Besoin d'aide pour choisir le bon produit ?
Notre outil vous permettra de trouver le produit le mieux adapté à vos besoins.
Accéder au sélecteur de produitsBienvenue sur le site French
Nous avons détecté que vous préférez peut-être le site Global. Veuillez utiliser le menu déroulant ci-dessus pour modifier votre sélection si nécessaire.
Tout au long de l’histoire, les hommes ont utilisé le feu pour purifier des objets divers et variés. La chaleur générée à travers l’application de températures élevées agit par perturbation des membranes et dénaturation des protéines et des acides nucléiques. Cependant, la génération de chaleur élevée est un peu excessive pour une utilisation au quotidien.
Des agents transmissibles (tels que les spores, bactéries et virus) peuvent être éliminés grâce à la stérilisation. Ce procédé est différent de la désinfection, processus au cours duquel seuls les organismes déclencheurs de maladie sont supprimés.
Les méthodes suivantes sont utilisées pour réaliser une stérilisation :
Le principe privilégié de stérilisation se fait à travers une création de chaleur, l’autoclave étant la méthode la plus largement utilisée pour y arriver.
Dans un four à air sec, il faut deux heures à 160°C pour tuer les spores de la bactérie du Clostridium botulinium (associée aux conserves alimentaires). En utilisant de la vapeur saturée, les mêmes spores sont éliminées en 5 mn à 121°C, ce qui prouve que la chaleur humide est plus efficace que la chaleur sèche.
Pour être efficaces contre les formations bactériennes et virales à partir des spores, les autoclaves doivent :
L’efficacité du procédé de stérilisation dépend de deux facteurs principaux. L’un concerne le temps d’élimination thermique, c’est-à-dire le temps d’exposition à une température spécifique auquel doivent être soumis les microbes avant d’être éliminés. Le second concerne le point d’élimination thermique ou de température auquel tous les microbes contenus dans un échantillon sont éliminés.
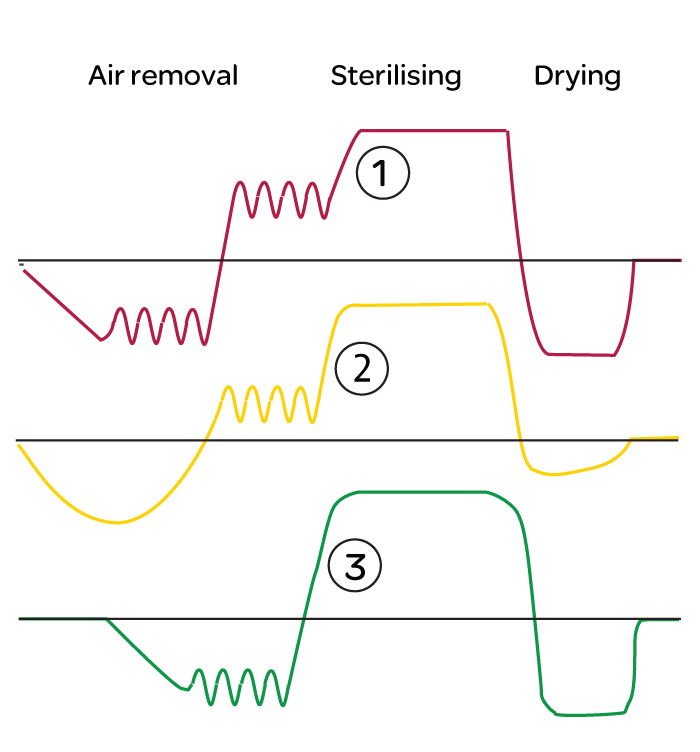
La vapeur et la pression assurent une transmission en quantité suffisante de la chaleur dans l’organisme pour le détruire. Une série d’impulsions de pression négative sont utilisées pour vider toutes les poches d’air possibles, tandis que la pénétration de vapeur est optimisée par application d’une succession d’impulsions positives
L’efficacité du procédé de stérilisation dépend de deux facteurs principaux. L’un concerne le temps d’élimination thermique, c’est-à-dire le temps d’exposition à une température spécifique auquel doivent être soumis les microbes avant d’être éliminés. Le second concerne le point d’élimination thermique ou de température auquel tous les microbes contenus dans un échantillon sont éliminés.
La vapeur et la pression assurent une transmission en quantité suffisante de la chaleur dans l’organisme pour le détruire. Une série d’impulsions de pression négative sont utilisées pour vider toutes les poches d’air possibles, tandis que la pénétration de vapeur est optimisée par application d’une succession d’impulsions positives.
 Les autoclaves utilisent les cycles de pression suivants :
Les autoclaves utilisent les cycles de pression suivants :
1.Cycle pour textiles, ensembles de filtration assemblées et instruments à usage unique.
2.Cycle pour plastiques de laboratoire et matériel en verre.
3.Cycle principalement utilisé pour les instruments à usage unique.
La performance du procédé peut être confirmée en surveillant les changements de couleur sur la bande indicatrice très souvent présente sur les emballages ou les produits eux-mêmes devant être autoclavés. Les indicateurs biologiques tels que les Attests peuvent également être utilisés. Ils contiennent des spores du Bacillus stearothermophilus, qui sont parmi les organismes les plus robustes qu’un autoclave est en mesure de détruire. Après un passage dans un autoclave, le verre interne dans la fiole de l’Attest est fissuré, permettant ainsi le transfert des spores vers un support liquide différentiel. Si l’autoclave a détruit les spores, le support demeure de couleur bleue. Sinon, les spores se remétabolisent, déclenchant un changement de couleur jaune après deux jours d’incubation à 56°C.
Un système de contrôle doit donc permettre une certaine souplesse dans la conduite des tâches de contrôle précises et réitérables du procédé de stérilisation, et comporter les fonctions suivantes :
Sélecteur de produits
Notre outil vous permettra de trouver le produit le mieux adapté à vos besoins.
Accéder au sélecteur de produitsNous contacter